Łuszczyca- rodzaje, przyczyny i leczenie
Czym jest łuszczyca?
Łuszczyca to choroba o podłożu autoimmunologicznym, co oznacza, że układ odpornościowy atakuje własne tkanki. Jej cechą charakterystyczną jest skrócony cykl komórkowy. Normalnie proces rogowacenia naskórka trwa 28 dni, przy łuszczycy zaledwie następuje to w zaledwie 3–4 dni. W skutek tego na skórze pojawiają się rozległe, zaczerwienione zmiany pokryte srebrnobiałą łuską, które najczęściej występują na łokciach, kolanach, plecach i skórze głowy. Zdarza się, że choroba atakuje również paznokcie i stawy.
Łuszczyca jest nieuleczalną, przewlekłą i nawracającą chorobą. Oznacza to, że jej leczenie polega głównie na łagodzeniu objawów, które na przemian albo ustępują, albo ulegają zaostrzeniu. Należy jednak podkreślić, że nie jest to choroba zakaźna i nie można się nią zarazić od osoby chorej, nawet przy bezpośrednim kontakcie ze zmianami skórnymi.
Łuszczyca to jedna z najczęściej występujących chorób skóry, na którą cierpi około 2% populacji krajów wysoko rozwiniętych (głównie Europa i Stany Zjednoczone, w Azji i Afryce łuszczyca występuje rzadziej). Występuje jednakowo często u obu płci (z wyjątkiem łuszczycy stawowej, która częściej dotyka kobiety). Szacuje się, że w Polsce z objawami tej choroby zmaga się około miliona osób.
Łuszczyca – przyczyny
Przyczyny łuszczycy do dziś nie zostały w pełni wyjaśnione. Wskazuje się, że na rozwój choroby mogą mieć wpływ czynniki:
- genetyczne – łuszczyca występuje w obrębie rodziny, chociaż sposób jej dziedziczenia nie jest do końca poznany. Jeśli jedno z rodziców ma łuszczycę, prawdopodobieństwo, że dziecko też będzie ją miało wynosi około 20%. Ryzyko to wzrasta do 70% w przypadku rozpoznania choroby u obojga rodziców. Niekiedy choroba „przeskakuje” jedno pokolenie tzn. przechodzi z dziadków na wnuki, z pominięciem rodziców;
- immunologiczne – zaburzenia funkcjonowania zlokalizowanych w naskórku komórek Langerhansa oraz mechanizmów immunologicznych zależnych od limfocytów T;
- środowiskowe – m.in. infekcje (zwłaszcza zakażenia gronkowcami i paciorkowcami), przyjmowanie niektórych leków, ciąża i poród, menopauza, spożywanie alkoholu, palenie tytoniu, stres.
Łuszczyca może pojawić się w każdym wieku. Zdarza się, że jej objawy występują już u niemowląt, na szczęście łuszczyca wieku dziecięcego ma łagodniejszy przebieg i lepiej reaguje na leczenie miejscowe niż u osób dorosłych. W zależności od tego, w jakim wieku rozwinie się choroba, łuszczycę dzielimy na dwa typy:
- typ pierwszy (dziedziczny) – objawy choroby pojawiają się przed 40. rokiem życia (często nawet w dzieciństwie lub wieku młodzieńczym). Ten typ łuszczycy trudniej reaguje na leczenie i ma cięższy przebieg;
- typ drugi – jest to tzw. łuszczyca dorosłych, której objawy pojawiają się zazwyczaj między 50. a 70. rokiem życia.
U osób z łuszczycą stwierdza się większe ryzyko wystąpienia chorób metabolicznych (cukrzyca), czy chorób układu krążenia (nadciśnienie tętnicze, choroba niedokrwienna serca, miażdżyca). Ponadto w grupie chorych na łuszczycę obserwuje się więcej przypadków otyłości, co może być związane z prowadzonym przez chorych trybem życia: brak ruchu, nieodpowiednia dieta, nadmierne spożycie alkoholu i palenie papierosów. Łuszczyca nie pozostaje także bez wpływu na jakość życia osób na nią chorujących, utrudnia im codzienne funkcjonowanie, negatywnie wpływa na ich stan psychiczny, prowadząc do obniżonego nastroju, a nawet depresji.
Jak wygląda łuszczyca?
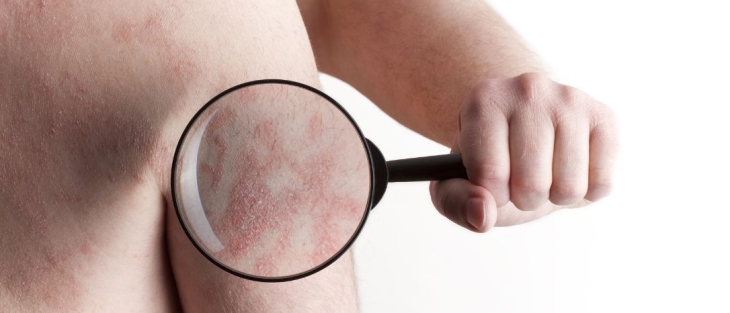
Charakterystycznym objawem łuszczycy są zmiany skórne w postaci czerwonych lub czerwonobrunatnych grudek, wyraźnie odgraniczonych od otaczającej ich skóry, o łuszczącej się powierzchni. W początkowej fazie choroby ich rozmiar jest niewielki i określa się je mianem wykwitu pierwotnego. Wraz z postępem choroby zmiany te zwiększają swój rozmiar, pokrywając rozległe obszary skóry, a ich powierzchnia pokryta jest srebrnobiałą łuską tzw. blaszką łuszczycową. Po zdrapaniu łuski ukazuje się skóra błyszcząca i gładka, sprawiająca wrażenie pokrytej woskiem (tzw. objaw świecy stearynowej) i punktowe drobne krwawienia (tzw. objaw Auspitza). Kolejną charakterystyczną dla łuszczycy cechą jest tzw. objaw Köbnera, czyli pojawienie się zmian łuszczycowych w miejscu, nawet drobnego, urazu skóry. Jest to jednak objaw występujący wyłącznie przy łuszczycy aktywnej i nie pojawia się, kiedy choroba jest w remisji.
Zmiany łuszczycowe zwykle lokalizują się na łokciach, kolanach, stopach, dłoniach, skórze głowy, tułowiu, fałdach skórnych i okolicy lędźwiowo-krzyżowej, w ciężkiej postaci łuszczycy mogą obejmować całą powierzchnię ciała. U niektórych pacjentów choroba atakuje też paznokcie, a nawet stawy (w zaawansowanej fazie choroby).
Łuszczycy towarzyszą też takie dolegliwości jak ból, świąd oraz zaczerwienienie, pieczenie, pękanie i krwawienie skóry.
Odmiany łuszczycy
W zależności od lokalizacji, wyglądu, intensywności zabarwienia i charakteru łuski zmian skórnych wyróżnia się następujące odmiany łuszczycy:
- łuszczyca zwyczajna (plackowata) – to najczęściej występujący rodzaj łuszczycy, dotyczy około 90% chorych. Zmiany skórne przybierają postać wypukłych czerwonobrunatnych zmian, o okrągłym lub owalnym kształcie, wyraźnie odcinających się od otaczającej je skóry;
- łuszczyca krostkowa – skóra jest czerwona i opuchnięta, pokrywają ją drobne ropne krostki. Ten rodzaj łuszczycy zwykle ma charakter miejscowy – zmiany pojawiają się na stopach i dłoniach. Kiedy jednak choroba przybiera postać uogólnioną, czyli zmiany pojawiają się na całym ciele, mogą pojawić się dodatkowe objawy takie jak gorączka, zmęczenie, dreszcze, świąd. Jest to jedna z najcięższych postaci łuszczycy, jednak rzadko występująca;
- łuszczyca stawowa (tzw. łuszczycowe zapalenie stawów) – ten rodzaj łuszczycy jest trudny do zdiagnozowania, ponieważ może być mylony z reumatoidalnym zapaleniem stawów. W tym przypadku choroba objawia się przewlekłym zapaleniem stawów, któremu mogą ale nie muszą towarzyszyć zmiany skórne. Przy stanie zapalnym stawów może pojawić się sztywność, ograniczona ruchomość i ból w ich obrębie. Na ogół choroba ma łagodny przebieg, jednak w niektórych przypadkach może prowadzić do zniekształceń stawów, a w konsekwencji do kalectwa. Łuszczyca stawowa może się rozwinąć nawet kilka lat po pojawieniu się pierwszych objawów łuszczycy skórnej;
- łuszczyca kropelkowa (kropelkowata, zwana również drobnogrudkową) – zmiany pojawiają się na czubku głowy, kończynach i tułowiu, przyjmują postać niewielkich grudek w kształcie kropelek. Ten rodzaj łuszczycy na ogół występuje u dzieci i młodzieży, często poprzedza ją infekcja bakteryjna (najczęściej gardła);
- łuszczyca paznokci – może towarzyszyć objawom skórnym lub być jedynym objawem choroby. Zmiany obejmują płytkę paznokcia, stają się one zrogowaciałe, łamliwe, matowe, przybierają białożółty kolor. Ten rodzaj łuszczycy często towarzyszy łuszczycy stawowej. Bywa mylony z grzybicą;
- łuszczyca wysiękowa (odwrócona) – jasnoczerwone, gładkie, sączące się i niepokryte łuską zmiany występują w miejscach dla łuszczycy nietypowych, czyli w fałdach skóry, pod biustem, pod pachami, w pachwinach, na pośladkach i okolicach genitaliów;
- łuszczyca zwyczajna dłoni i stóp – zmiany skórne występują na dłoniach i stopach, utrudniając codzienne funkcjonowanie. Ta odmiana choroby jest bardzo oporna na leczenie;
- łuszczyca owłosionej skóry głowy – zmiany skórne występują głównie na skórze głowy, mogą wykraczać poza linię owłosienia. Zwykle nie powoduje wypadania włosów;
- łuszczyca uogólniona (erytrodermia łuszczycowa) – to najpoważniejszy rodzaj łuszczycy, zmiany skórne obejmują nawet 90% powierzchni ciała, mają kolor ognistej czerwieni, przypominają oparzenia, swędzą i są bolesne. Ten rodzaj łuszczycy ma ciężki przebieg, chorobie często towarzyszy wysoka gorączka, przyspieszone bicie serca, ogólne złe samopoczucie. Erytrodermia łuszczycowa jest bardzo groźna, może doprowadzić do stanu zagrożenia życia, wymaga hospitalizacji.
Łuszczyca – diagnoza i leczenie
W pierwszej kolejności należy udać się do dermatologa, który na podstawie obrazu klinicznego i występowania zmian skórnych w charakterystycznych miejscach postawi diagnozę. Jeśli pojawią się jakieś wątpliwości, lekarz może przeprowadzić dokładniejszą ocenę zmian przy użyciu dermatoskopu lub wykonać biopsję skóry.
Niestety łuszczycy nie da się wyleczyć trwale, choroba nawraca. Leczenie służy jedynie załagodzeniu jej objawów – może przedłużyć okres remisji, zapobiec powikłaniom, przywrócić choremu komfort w codziennym funkcjonowaniu. Łuszczycę leczy się miejscowo, ogólnie lub stosując obie te metody jednocześnie (terapia skojarzona).
Leczenie miejscowe polega na łagodzeniu zmian skórnych oraz usunięciu łusek, które hamują działanie leków. Metodę tę stosuje się u pacjentów, u których występuje łagodna lub umiarkowana postać łuszczycy. Najczęściej choremu zaleca się maści, balsamy oraz kremy zawierające kwas salicylowy lub mocznik; preparaty zawierające dziegieć lub cygnolinę; pochodne witaminy D, glikosteroidy.
Leczenie ogólne wprowadza się, gdy zmiany skórne obejmują większe obszary ciała, leczenie miejscowe nie przynosi skutków, a choroba znacząco pogarsza jakość życia pacjenta i utrudnia mu codzienne funkcjonowanie. Wówczas podaje się choremu antybiotyki, retinoidy, metotreksat, cyklosporynę A, leki biologiczne. Ich zadaniem jest zahamowanie nadmiernego podziału komórek oraz działanie przeciwzapalne.
U pacjentów z ciężkim przebiegiem łuszczycy, u których wpływa ona na pogorszenie ich stanu psychicznego, zalecana jest psychoterapia.
Profilaktyka i życie codzienne z łuszczycą
Życie z łuszczycą nie jest łatwe – wymaga od chorego dużej samodyscypliny i wielu wyrzeczeń. Warto jednak podjąć ten wysiłek, ponieważ pomaga on zminimalizować objawy choroby. Jak radzić sobie z łuszczycą na co dzień i co można zrobić, by poprawić jakość życia? Oto kilka zasad:
- Stosuj się ściśle do zaleceń lekarza – postępuj dokładnie z jego zaleceniami, pilnuj harmonogramu przyjmowania leków. To ma ogromne znaczenie w walce z łuszczycą.
- Wspieraj leczenie odpowiednią pielęgnacją skóry – unikaj jej przesuszenia, nawilżaj ją i natłuszczaj, powstrzymaj się od drapania, sięgaj po dermokosmetyki i preparaty zmniejszające świąd.
- Ogranicz stres – znajdź sobie zajęcie, które pozwoli Ci się zrelaksować lub poszukaj pomocy u psychoterapeuty, jeśli nie radzisz sobie sam z tym problemem.
- Zrezygnuj z alkoholu, papierosów i innych używek.
- Zmień dietę – powinna być ona bogata w świeże owoce i warzywa, ryby, oleje roślinne i orzechy. Unikaj produktów, które odwadniają organizm (cukier, ostre potrawy) oraz tych, które wzmagają produkcję histaminy odpowiedzialnej za swędzenie (truskawki, pomidory, pomarańcze, ananasy). Odpowiednio zbilansowaną dietę pomogą ułożyć Ci zatrudnieni w Centrum Medycznym Babka Medica wykwalifikowani lekarze i dietetycy z wieloletnim doświadczeniem.
- Zadbaj o odpowiednie nawodnienie organizmu – pij dużo wody!
- Wystawiaj skórę na działanie promieni słonecznych – ale z umiarem! Słońce ma dobroczynny wpływ na stan skóry osób chorujących na łuszczycę.
- Noś przewiewne i wykonane z delikatnego materiału ubrania, które nie będą podrażniały skóry.